L'emogasanalisi arteriosa (EGA) è utilizzata per misurare pH e pressioni parziali di ossigeno e anidride carbonica nel sangue arterioso. È un esame relativamente semplice da eseguire e fornisce informazioni che possono guidare la comprensione e la gestione di patologie acute e croniche.
I dati ottenuti con l’EGA danno informazioni sull'equilibrio acido-base, l'efficacia degli scambi gassosi e lo stato del controllo respiratorio. L'EGA non fornisce una diagnosi e non dovrebbe essere usata come test di screening. È fondamentale che i risultati siano considerati nel contesto dei sintomi del paziente.
La saturimetria è semplice, efficace e sempre più utilizzata, ma non sostituisce l'EGA. La saturimetria misura solo la saturazione di ossigeno e non dà indicazioni su pH, anidride carbonica o concentrazioni di bicarbonato.
Se pH e valore di [H+] non sono coerenti, l'EGA probabilmente non è valida e va ripetuta.
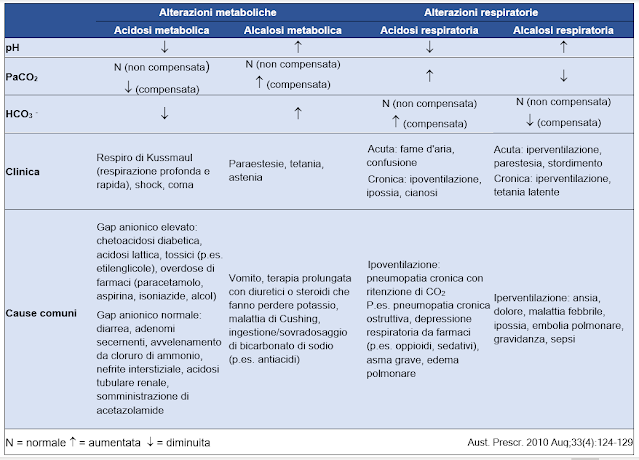
pH - Stabilisce la presenza di acidosi o alcalosi. Se l'organismo ha compensato il disturbo, il pH è nel range normale.
PaCO2 - Riflette la situazione della ventilazione alveolare. Una PaCO2 elevata indica ipoventilazione alveolare, mentre la PaCO2 diminuisce nell’iperventilazione.
Le variazioni acute della PaCO2 alterano il pH. Come regola generale, un pH basso con PaCO2 elevata suggerisce un'acidosi respiratoria, mentre un pH basso con PaCO2 ridotta suggerisce un'acidosi metabolica.
PaO2 - Indica l’ossigenazione del sangue arterioso che riflette lo scambio gassoso nei polmoni. Normalmente la PaO2 diminuisce con l'età per la riduzione del ritorno elastico dei polmoni negli anziani.
La PaO2 attesa al livello del mare si calcola con l'equazione PaO2 = 100 - (età x 0,25). Una PaO2 di 75 mmHg, preoccupante in un giovane, è considerata normale in un’85enne.
Inoltre, non vanno tratte conclusioni sulla PaO2 senza conoscere la percentuale di ossigeno che il paziente sta respirando. La FiO2 è la Frazione inspiratoria, cioè la percentuale di ossigeno respirato: per l’aria ambiente è del 21%. In linea generale la PaO2 è circa 5 volte la FiO2.
Una PaO2 inferiore al previsto indica ipossiemia. Ciò può dipendere da ipoventilazione o da un’alterazione del rapporto ventilazione/perfusione. Se la ventilazione alveolare è adeguata (cioè la PaCO2 è normale), allora l'ipossiemia è quasi certamente causata da un disturbo di ventilazione-perfusione.
Ioni bicarbonato - L'HCO3− misurato dall’EGA riflette la componente metabolica del sangue arterioso. Insieme, CO2 e HCO3− agiscono rispettivamente come tamponi respiratori e metabolici. Sono correlati nell'equazione
Per ogni alterazione delle pressioni gassose nel sangue arterioso, esiste un sistema di compenso per mantenere l'omeostasi. In caso di problemi metabolici, in cui l' HCO3− può essere trattenuto o eliminato dai reni, il compenso respiratorio può avvenire quasi immediatamente per modificare ritmo e profondità della ventilazione per conservare o espellere CO2.
Il compenso renale in risposta a un disturbo respiratorio richiede tempi più lunghi, a volte tra 3-5 giorni, per trattenere o rimuovere HCO3−.
Anion gap - È utile nella diagnosi di acidosi metabolica. La differenza tra le concentrazioni di anioni e cationi aumenta con la disidratazione e diminuisce con l'ipoalbuminemia. Il gap aumenta anche con l’aumento della concentrazione di anioni non misurati come chetoni e lattato.
I dati ottenuti con l’EGA danno informazioni sull'equilibrio acido-base, l'efficacia degli scambi gassosi e lo stato del controllo respiratorio. L'EGA non fornisce una diagnosi e non dovrebbe essere usata come test di screening. È fondamentale che i risultati siano considerati nel contesto dei sintomi del paziente.
La saturimetria è semplice, efficace e sempre più utilizzata, ma non sostituisce l'EGA. La saturimetria misura solo la saturazione di ossigeno e non dà indicazioni su pH, anidride carbonica o concentrazioni di bicarbonato.
Per valutare la coerenza interna dei parametri, si può usare l'equazione di Henderson-Hasselbach:
Gli ioni idrogeno si calcolano sottraendo da 80 le due cifre dopo la virgola decimale del pH.
P.es., se il pH è 7,23 allora
[H+] = 80 - 23 = 57
Se pH e valore di [H+] non sono coerenti, l'EGA probabilmente non è valida e va ripetuta.
pH - Stabilisce la presenza di acidosi o alcalosi. Se l'organismo ha compensato il disturbo, il pH è nel range normale.
PaCO2 - Riflette la situazione della ventilazione alveolare. Una PaCO2 elevata indica ipoventilazione alveolare, mentre la PaCO2 diminuisce nell’iperventilazione.
Le variazioni acute della PaCO2 alterano il pH. Come regola generale, un pH basso con PaCO2 elevata suggerisce un'acidosi respiratoria, mentre un pH basso con PaCO2 ridotta suggerisce un'acidosi metabolica.
PaO2 - Indica l’ossigenazione del sangue arterioso che riflette lo scambio gassoso nei polmoni. Normalmente la PaO2 diminuisce con l'età per la riduzione del ritorno elastico dei polmoni negli anziani.
La PaO2 attesa al livello del mare si calcola con l'equazione PaO2 = 100 - (età x 0,25). Una PaO2 di 75 mmHg, preoccupante in un giovane, è considerata normale in un’85enne.
Inoltre, non vanno tratte conclusioni sulla PaO2 senza conoscere la percentuale di ossigeno che il paziente sta respirando. La FiO2 è la Frazione inspiratoria, cioè la percentuale di ossigeno respirato: per l’aria ambiente è del 21%. In linea generale la PaO2 è circa 5 volte la FiO2.
Una PaO2 inferiore al previsto indica ipossiemia. Ciò può dipendere da ipoventilazione o da un’alterazione del rapporto ventilazione/perfusione. Se la ventilazione alveolare è adeguata (cioè la PaCO2 è normale), allora l'ipossiemia è quasi certamente causata da un disturbo di ventilazione-perfusione.
Ioni bicarbonato - L'HCO3− misurato dall’EGA riflette la componente metabolica del sangue arterioso. Insieme, CO2 e HCO3− agiscono rispettivamente come tamponi respiratori e metabolici. Sono correlati nell'equazione
Per ogni alterazione delle pressioni gassose nel sangue arterioso, esiste un sistema di compenso per mantenere l'omeostasi. In caso di problemi metabolici, in cui l' HCO3− può essere trattenuto o eliminato dai reni, il compenso respiratorio può avvenire quasi immediatamente per modificare ritmo e profondità della ventilazione per conservare o espellere CO2.
Il compenso renale in risposta a un disturbo respiratorio richiede tempi più lunghi, a volte tra 3-5 giorni, per trattenere o rimuovere HCO3−.
Anion gap - È utile nella diagnosi di acidosi metabolica. La differenza tra le concentrazioni di anioni e cationi aumenta con la disidratazione e diminuisce con l'ipoalbuminemia. Il gap aumenta anche con l’aumento della concentrazione di anioni non misurati come chetoni e lattato.
Interpretazione dell’EGA
Esistono diversi metodi per interpretare rapidamente un’EGA. L’interpretazione non può prescindere dal contesto clinico in cui si trova il paziente.
Un metodo semplice e rapido consiste di 4 passaggi.
1. Valutare il pH: è presente acidosi, alcalosi o il pH è normale?
2. Indentificare il disturbo primario: è un disturbo respiratorio o metabolico?
Va valutata la PaCO2 che ci informa sulle cause respiratorie e la concentrazione di HCO3− che è in relazione alle cause metaboliche.
In caso di patologie respiratorie, secondo la formula H2O + CO2 = [H+] + [HCO3−], se aumenta la concentrazione di CO2 (> 45 mmHg), l’equilibrio si sposta verso destra, con una maggiore produzione di [H+] e HCO3− in rapporto equimolare, con riduzione del pH (acidosi respiratoria).
Gli ioni bicarbonato (HCO3−) sono il principale sistema tampone metabolico del sangue, in grado di legarsi agli ioni idrogeno ([H+]) e formare H2O.
L’omeostasi del bicarbonato viene mantenuta dal rene, che regola il riassorbimento del bicarbonato soprattutto dal tubulo contorto prossimale.
La riduzione del bicarbonato con riduzione del pH suggerisce una acidosi metabolica. L’inverso esprime una alcalosi metabolica.
Detto in altri termini.
In un'EGA normale
B. Disturbo misto: se HCO3− e PaCO2 variano in direzione opposta (che normalmente non dovrebbe accadere), allora si tratta di un disturbo misto: il pH può essere normale con PaCO2 alterata o pH alterato e PaCO2 normale.
3. Acidosi metabolica: è presente un anion gap? Nell’acidosi metabolica la riduzione del pH avviene per aumento degli [H+] o perdita degli HCO3−.
L'anion gap permette di stabilire se l’acidosi è provocata da un aumento della quota acida o da una perdita di bicarbonati.
Il calcolo dell’anion gap (AG) avviene sottraendo dal Na+ (il maggior catione ematico) i principali anioni (HCO3− e Cl-). Il valore normale è 8-16 mmol/l. Se nei cationi si include il K+, il valore normale è 12-20 mmol/l.
AG = Cationi – Anioni
Na+ – (Cl- + HCO3−)
(Na+ + K+) – (Cl- + HCO3−)
Un anion gap elevato è dovuto all’aumento degli anioni non dosati (proteine, solfati, fosfati, ketoni, lattato), causato da [H+] che reagiscono con gli HCO3−. Cause comuni di acidosi metabolica con anion gap elevato sono acidosi lattica, ketoacidosi, tossine e insufficienza renale.
In una acidosi metabolica con anion gap normale, gli ioni bicarbonato persi vengono sostituiti da ioni cloruro. In caso di perdita di bicarbonato, infatti, il rene reagisce aumentando il riassorbimento di cloro per rispettare l’elettroneutralità. Cause comuni sono la diarrea e l’acidosi tubulare renale.
4. È presente un compenso?
Quando si sviluppa acidosi o alcalosi, si attivano i meccanismi di regolazione per mantenere un pH normale: regolazione della ventilazione e regolazione del riassorbimento/escrezione renali.
Nell'acidosi metabolica, con aumento della concentrazione di [H+] o perdita di HCO3−, l’organismo reagisce con aumento della ventilazione per eliminare acidi volatili, cioè PaCO2, riducendo l’acido carbonico e di conseguenza il pH. La diminuzione attesa della PaCO2 è di 1,2 mmHg per ogni decremento di 1 mEq/l di HCO3−.
Nell’alcalosi metabolica la riduzione respiratoria è meno spiccata. In caso di acidosi respiratoria, il rene trattiene una maggiore quantità di ioni bicarbonato ed elimina [H+] in misura maggiore.
In caso di alcalosi respiratoria, con diminuzione della PaCO2 , l’organismo reagisce eliminando bicarbonato a livello renale. La diminuzione attesa dell’ HCO3− è di 2 mEq/l per ogni decremento di 10 mmHg di PaCO2 in una situazione acuta e di 5 mEq/l per ogni decremento di 10 mmHg di PaCO2 in fase cronica.
Interpreting Arterial Blood Gases Successfully.
AORN J. 2015 Oct;102(4):343-54
Interpretation of arterial blood gas
Indian J Crit Care Med. 2010 Apr;14(2):57-64
The interpretation of arterial blood gases
Aust. Prescr. 2010 Aug;33(4):124-129
Interpreting arterial blood gases
BMJ Leaning - Video 5'
Interpreting ABGs: an inside look at your patient's status.
Nursing, 2010 Jul;40(7):31-5
Risposte al quiz della tabella sopra
Campione 1: Alcalosi respiratoria non compensata con ossigenazione normale.
Campione 2: Acidosi respiratoria non compensata con lieve ipossiemia.
Campione 3: Acidosi respiratoria compensata con lieve ipossiemia (paziente con BPCO stabile).
Campione 4: Acidosi metabolica parzialmente compensata e ossigenazione normale.
Campione 5: Acidosi metabolica parzialmente compensata con ossigenazione normale.
Campione 6: Acidosi respiratoria e metabolica combinata con ipossiemia moderata.
Gilberto Lacchia - Pubblicato 28/03/2022 - Aggiornato 28/03/2022
Un metodo semplice e rapido consiste di 4 passaggi.
1. Valutare il pH: è presente acidosi, alcalosi o il pH è normale?
2. Indentificare il disturbo primario: è un disturbo respiratorio o metabolico?
Va valutata la PaCO2 che ci informa sulle cause respiratorie e la concentrazione di HCO3− che è in relazione alle cause metaboliche.
In caso di patologie respiratorie, secondo la formula H2O + CO2 = [H+] + [HCO3−], se aumenta la concentrazione di CO2 (> 45 mmHg), l’equilibrio si sposta verso destra, con una maggiore produzione di [H+] e HCO3− in rapporto equimolare, con riduzione del pH (acidosi respiratoria).
Gli ioni bicarbonato (HCO3−) sono il principale sistema tampone metabolico del sangue, in grado di legarsi agli ioni idrogeno ([H+]) e formare H2O.
L’omeostasi del bicarbonato viene mantenuta dal rene, che regola il riassorbimento del bicarbonato soprattutto dal tubulo contorto prossimale.
La riduzione del bicarbonato con riduzione del pH suggerisce una acidosi metabolica. L’inverso esprime una alcalosi metabolica.
Detto in altri termini.
In un'EGA normale
- pH e PaCO2 si muovono in direzioni opposte.
- HCO3− e PaCO2 si muovono nella stessa direzione.
B. Disturbo misto: se HCO3− e PaCO2 variano in direzione opposta (che normalmente non dovrebbe accadere), allora si tratta di un disturbo misto: il pH può essere normale con PaCO2 alterata o pH alterato e PaCO2 normale.
3. Acidosi metabolica: è presente un anion gap? Nell’acidosi metabolica la riduzione del pH avviene per aumento degli [H+] o perdita degli HCO3−.
L'anion gap permette di stabilire se l’acidosi è provocata da un aumento della quota acida o da una perdita di bicarbonati.
Il calcolo dell’anion gap (AG) avviene sottraendo dal Na+ (il maggior catione ematico) i principali anioni (HCO3− e Cl-). Il valore normale è 8-16 mmol/l. Se nei cationi si include il K+, il valore normale è 12-20 mmol/l.
AG = Cationi – Anioni
Na+ – (Cl- + HCO3−)
(Na+ + K+) – (Cl- + HCO3−)
Un anion gap elevato è dovuto all’aumento degli anioni non dosati (proteine, solfati, fosfati, ketoni, lattato), causato da [H+] che reagiscono con gli HCO3−. Cause comuni di acidosi metabolica con anion gap elevato sono acidosi lattica, ketoacidosi, tossine e insufficienza renale.
In una acidosi metabolica con anion gap normale, gli ioni bicarbonato persi vengono sostituiti da ioni cloruro. In caso di perdita di bicarbonato, infatti, il rene reagisce aumentando il riassorbimento di cloro per rispettare l’elettroneutralità. Cause comuni sono la diarrea e l’acidosi tubulare renale.
4. È presente un compenso?
Quando si sviluppa acidosi o alcalosi, si attivano i meccanismi di regolazione per mantenere un pH normale: regolazione della ventilazione e regolazione del riassorbimento/escrezione renali.
Nell'acidosi metabolica, con aumento della concentrazione di [H+] o perdita di HCO3−, l’organismo reagisce con aumento della ventilazione per eliminare acidi volatili, cioè PaCO2, riducendo l’acido carbonico e di conseguenza il pH. La diminuzione attesa della PaCO2 è di 1,2 mmHg per ogni decremento di 1 mEq/l di HCO3−.
Nell’alcalosi metabolica la riduzione respiratoria è meno spiccata. In caso di acidosi respiratoria, il rene trattiene una maggiore quantità di ioni bicarbonato ed elimina [H+] in misura maggiore.
In caso di alcalosi respiratoria, con diminuzione della PaCO2 , l’organismo reagisce eliminando bicarbonato a livello renale. La diminuzione attesa dell’ HCO3− è di 2 mEq/l per ogni decremento di 10 mmHg di PaCO2 in una situazione acuta e di 5 mEq/l per ogni decremento di 10 mmHg di PaCO2 in fase cronica.
Interpreting Arterial Blood Gases Successfully.
AORN J. 2015 Oct;102(4):343-54
Interpretation of arterial blood gas
Indian J Crit Care Med. 2010 Apr;14(2):57-64
The interpretation of arterial blood gases
Aust. Prescr. 2010 Aug;33(4):124-129
Interpreting arterial blood gases
BMJ Leaning - Video 5'
Interpreting ABGs: an inside look at your patient's status.
Nursing, 2010 Jul;40(7):31-5
Risposte al quiz della tabella sopra
Campione 1: Alcalosi respiratoria non compensata con ossigenazione normale.
Campione 2: Acidosi respiratoria non compensata con lieve ipossiemia.
Campione 3: Acidosi respiratoria compensata con lieve ipossiemia (paziente con BPCO stabile).
Campione 4: Acidosi metabolica parzialmente compensata e ossigenazione normale.
Campione 5: Acidosi metabolica parzialmente compensata con ossigenazione normale.
Campione 6: Acidosi respiratoria e metabolica combinata con ipossiemia moderata.
Gilberto Lacchia - Pubblicato 28/03/2022 - Aggiornato 28/03/2022





Commenti
Posta un commento