[Tempo di lettura: 11 min]
Gli incretinomimetici non sono farmaci di prima scelta nel diabete di tipo 2, ma sono sempre più prescritti per pazienti con malattia cardiovascolare accertata, Hb glicata nettamente superiore all’obiettivo e necessità di evitare un aumento di peso. Diversamente dalle gliptine, stanno cominciando a dimostrarsi efficaci nella riduzione del rischio cardiovascolare e della mortalità.
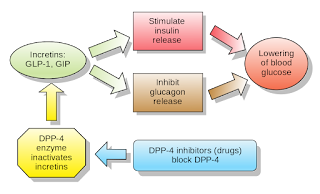
L'omeostasi glicidica dipende da una complessa interazione di diversi ormoni: insulina e amilina, prodotte dalle cellule beta del pancreas; iglucagone, prodotto dalle cellule alfa del pancreas; e peptidi gastrointestinali, tra cui il peptide glucagone-simile 1 (GLP-1) prodotto dalle cellule L dell'intestino tenue distale e il polipeptide insulinotropico glucosio-dipendente (GIP; detto in passato Gastric Inhibitory Polypeptide) prodotto dalle cellule K di duodeno e digiuno.
GLP-1 e GIP, "incretine", collegano l'assorbimento dei nutrienti dall'intestino alla secrezione di ormoni pancreatici. Vengono rilasciati durante il pasto, dopo l'ingestione e l'assorbimento di glucosio, proteine e grassi e rappresentano una delle connessioni fisiologiche tra alimentazione e rilascio di insulina.
Sia il GLP-1, nelle cellule L, sia il glucagone, nelle cellule alfa, derivano dal proglucagone, un precursore di 180 aminoacidi con cinque segmenti elaborati separatamente.
GLP-1 - Si lega a uno specifico recettore, presente in vari tessuti, tra cui cellule beta pancreatiche, dotti pancreatici, mucosa gastrica, rene, polmone, cuore, cute, cellule immunitarie e ipotalamo.
L'effetto principale del GLP-1 è la stimolazione del rilascio glucosio-dipendente di insulina dalle isole pancreatiche. Inoltre, rallenta lo svuotamento gastrico, inibisce il rilascio inappropriato di glucagone dopo i pasti e riduce l'assunzione di cibo.
Il GLP-1 ha un'emivita breve, <2 minuti, dovuta alla degradazione N-terminale da parte dell'enzima dipeptidil peptidasi 4 (DPP-4). Gli agonisti sintetici del recettore del GLP-1 sono più resistenti alla degradazione da parte della DPP-4 e hanno un'emivita più lunga.
GIP - Si lega a uno specifico recettore, presente in vari tessuti, tra cui cellule alfa e beta pancreatiche, tessuto adiposo sottocutaneo e viscerale, ossa e cuore. Durante la fase postprandiale, il GIP è secreto insieme al GLP-1: sembra che interagiscano in modo additivo per potenziare la secrezione insulinica indotta dal glucosio.
Le strategie farmacologiche che sfruttano queste vie metaboliche sono duplici:
La tirzepatide è un doppio agonista dei recettori per GLP-1 e GIP, non ancora autorizzato in Europa.
Secondo la nomenclatura internazionale (INN) stabilita dall'OMS, l'INN di alcuni peptidi e glicopeptidi include il suffisso -tide, come in exenatide. Il suffisso -glutide caratterizza gli analoghi di un peptide glucagone-simile (GLP).
I GLP-1 RA iniettivi disponibili in Italia sono:
L'omeostasi glicidica dipende da una complessa interazione di diversi ormoni: insulina e amilina, prodotte dalle cellule beta del pancreas; iglucagone, prodotto dalle cellule alfa del pancreas; e peptidi gastrointestinali, tra cui il peptide glucagone-simile 1 (GLP-1) prodotto dalle cellule L dell'intestino tenue distale e il polipeptide insulinotropico glucosio-dipendente (GIP; detto in passato Gastric Inhibitory Polypeptide) prodotto dalle cellule K di duodeno e digiuno.
GLP-1 e GIP, "incretine", collegano l'assorbimento dei nutrienti dall'intestino alla secrezione di ormoni pancreatici. Vengono rilasciati durante il pasto, dopo l'ingestione e l'assorbimento di glucosio, proteine e grassi e rappresentano una delle connessioni fisiologiche tra alimentazione e rilascio di insulina.
Sia il GLP-1, nelle cellule L, sia il glucagone, nelle cellule alfa, derivano dal proglucagone, un precursore di 180 aminoacidi con cinque segmenti elaborati separatamente.
GLP-1 - Si lega a uno specifico recettore, presente in vari tessuti, tra cui cellule beta pancreatiche, dotti pancreatici, mucosa gastrica, rene, polmone, cuore, cute, cellule immunitarie e ipotalamo.
L'effetto principale del GLP-1 è la stimolazione del rilascio glucosio-dipendente di insulina dalle isole pancreatiche. Inoltre, rallenta lo svuotamento gastrico, inibisce il rilascio inappropriato di glucagone dopo i pasti e riduce l'assunzione di cibo.
Il GLP-1 ha un'emivita breve, <2 minuti, dovuta alla degradazione N-terminale da parte dell'enzima dipeptidil peptidasi 4 (DPP-4). Gli agonisti sintetici del recettore del GLP-1 sono più resistenti alla degradazione da parte della DPP-4 e hanno un'emivita più lunga.
GIP - Si lega a uno specifico recettore, presente in vari tessuti, tra cui cellule alfa e beta pancreatiche, tessuto adiposo sottocutaneo e viscerale, ossa e cuore. Durante la fase postprandiale, il GIP è secreto insieme al GLP-1: sembra che interagiscano in modo additivo per potenziare la secrezione insulinica indotta dal glucosio.
Le strategie farmacologiche che sfruttano queste vie metaboliche sono duplici:
- gli agonisti del recettore del GLP-1 (GLP-1 RA) producono una stimolazione sovra-fisiologica del recettore del GLP-1, senza intervenire sul GIP;
- gli inibitori della DPP-4 determinano un incremento moderato dei livelli circolanti sia di GLP-1 sia di GIP, più evidente nelle fasi post-prandiali, sfruttando la secrezione endogena di questi ormoni.
La tirzepatide è un doppio agonista dei recettori per GLP-1 e GIP, non ancora autorizzato in Europa.
Secondo la nomenclatura internazionale (INN) stabilita dall'OMS, l'INN di alcuni peptidi e glicopeptidi include il suffisso -tide, come in exenatide. Il suffisso -glutide caratterizza gli analoghi di un peptide glucagone-simile (GLP).
I GLP-1 RA iniettivi disponibili in Italia sono:
- exenatide (Byetta°),
- liraglutide (Xultophy°, Victoza°),
- semaglutide (Ozempic°),
- dulaglutide (Trulicity°),
- lixisenatide (Lyxumia°).
La semaglutide (Rybelsus°) è disponibile anche in forma orale.
Metabolismo
Exenatide e lixisenatide vengono eliminate per filtrazione glomerulare. Liraglutide, dulaglutide e semaglutide sono eliminate solo in minima parte dal rene.
La biodisponibilità orale della semaglutide è bassa. Il suo assorbimento è molto variabile da un paziente all'altro e anche nello stesso paziente. L'assorbimento orale della semaglutide è ridotto quando viene assunta con cibo, grandi volumi d'acqua o altri farmaci orali.
Al contrario, il digiuno prolungato porta a un maggiore assorbimento e al rischio di ipoglicemia.
Le emivite di eliminazione plasmatica di exenatide, liraglutide, dulaglutide e lixisenatide sono di circa 2 settimane. Semaglutide ha un'emivita prolungata di circa una settimana.
Reazioni avverse
Il profilo delle reazioni avverse dei GLP-1 RA consiste principalmente in:
Una metanalisi su 76 studi randomizzati e controllati (103.000+ pazienti) ha confermato l’aumento del rischio di malattie delle vie biliari (colelitiasi, colecistite) con terapia con GLP-1 RA.
L'eccesso di rischio è risultato maggiore con dosi più elevate, tempi di esposizione più lunghi e uso in pazienti in sovrappeso. In termini assoluti, il rischio corrisponde a 27 casi di patologia biliare ogni 10.000 pazienti esposti in un anno.
Metabolismo
Exenatide e lixisenatide vengono eliminate per filtrazione glomerulare. Liraglutide, dulaglutide e semaglutide sono eliminate solo in minima parte dal rene.
La biodisponibilità orale della semaglutide è bassa. Il suo assorbimento è molto variabile da un paziente all'altro e anche nello stesso paziente. L'assorbimento orale della semaglutide è ridotto quando viene assunta con cibo, grandi volumi d'acqua o altri farmaci orali.
Al contrario, il digiuno prolungato porta a un maggiore assorbimento e al rischio di ipoglicemia.
Le emivite di eliminazione plasmatica di exenatide, liraglutide, dulaglutide e lixisenatide sono di circa 2 settimane. Semaglutide ha un'emivita prolungata di circa una settimana.
Reazioni avverse
Il profilo delle reazioni avverse dei GLP-1 RA consiste principalmente in:
- rallentamento dello svuotamento gastrico, nausea dose-dipendente, specialmente all'inizio del trattamento, vomito, diarrea, dispepsia, diminuzione dell'appetito, reflusso gastro-esofageo, disgeusia;
- occlusioni intestinali, stipsi;
- insufficienza renale;
- perdita di peso eccessiva;
- colelitiasi;
- pancreatiti;
- nervosismo, vertigini, cefalea, astenia;
- ipoglicemia;
Una metanalisi su 76 studi randomizzati e controllati (103.000+ pazienti) ha confermato l’aumento del rischio di malattie delle vie biliari (colelitiasi, colecistite) con terapia con GLP-1 RA.
L'eccesso di rischio è risultato maggiore con dosi più elevate, tempi di esposizione più lunghi e uso in pazienti in sovrappeso. In termini assoluti, il rischio corrisponde a 27 casi di patologia biliare ogni 10.000 pazienti esposti in un anno.
Sul database di farmacovigilanza dell'OMS, VigiAccess, le pancreatiti rappresentano in media il 4% di tutte le segnalazioni (7% per la liraglutide) e le patologie epatobiliari l'1%.
Sono stati segnalati casi di insufficienza renale in pazienti che facevano uso di exenatide due volte al giorno, in genere in presenza di gravi effetti avversi gastrointestinali con conseguente disidratazione.
È necessaria attenzione in questi casi, soprattutto se vengono assunti anche ACE-inibitori, diuretici e/o FANS, che possono contribuire al declino della funzione renale.
Dopo una riduzione della dose o la sospensione dell'exenatide, si è osservato un recupero della funzione renale, non sempre completo.
Indicazioni
Una revisione Cochrane pubblicata nel 2021 ha preso in considerazione studi randomizzati e controllati per valutare l’efficacia dei GLP-1 RA, degli inibitori della DPP-4 e degli inibitori dell’SGLT2.
La revisione ha incluso 20 studi controllati con placebo che coinvolgevano 129.000+ pazienti.
Dopo una riduzione della dose o la sospensione dell'exenatide, si è osservato un recupero della funzione renale, non sempre completo.
Indicazioni
Una revisione Cochrane pubblicata nel 2021 ha preso in considerazione studi randomizzati e controllati per valutare l’efficacia dei GLP-1 RA, degli inibitori della DPP-4 e degli inibitori dell’SGLT2.
La revisione ha incluso 20 studi controllati con placebo che coinvolgevano 129.000+ pazienti.
I partecipanti erano adulti, con malattia cardiovascolare al basale, con o senza diabete. Potevano assumere altri farmaci per il trattamento del diabete, tra cui metformina, sulfoniluree, tiazolidinedioni e insulina. Il follow-up durava 24 settimane o più.
Gli outcome primari erano mortalità cardiovascolare, infarto miocardico e ictus. Quelli secondari erano mortalità per tutte le cause, ricovero per scompenso cardiaco e gli effetti avversi (tra cui deterioramento della funzione renale, ipoglicemia, pancreatiti e fratture).
I risultati evidenziavano come gli inibitori della DPP-4 non riducano la mortalità o gli outcome cardiovascolari in soggetti con malattia cardiovascolare, mentre aumentano il rischio di pancreatite.
I GLP-1 RA riducevano mortalità cardiovascolare, mortalità per tutte le cause e ictus fatale e non fatale nelle persone con malattie cardiovascolari al basale.
I GLP-1 RA non riducevano gli infarti miocardici o i ricoveri per scomprenso cardiaco, rispetto al placebo.
I limiti di questa revisione sono la durata limitata dei follow-up (la metformina e i suoi esiti su diabete e rischio cardiovascolare sono studiati fin dagli anni '50) e il fatto che alcuni studi hanno interessato popolazioni in cui la metformina non era utilizzata come terapia di prima scelta.
Controindicazioni e precauzioni
L'uso dei GLP-1 RA è controindicato in pazienti con:
Tutti i GLP-1 RA rallentano lo svuotamento gastrico: i GLP-1 RA a lunga durata d'azione (liraglutide, dulaglutide, exenatide settimanale e semaglutide) devono essere usati con cautela nei pazienti con gastroparesi.
Liraglutide, dulaglutide, exenatide e semaglutide non devono essere utilizzate in pazienti con anamnesi personale o familiare di carcinoma midollare della tiroide o di neoplasia endocrina multipla (MEN) 2A o 2B.
Exenatide a breve durata d'azione non va usata in pazienti con clearance della creatinina <30 ml/min.
Exenatide settimanale non va usata in pazienti con una velocità di filtrazione glomerulare stimata <45 ml/min.
Dulaglutide va usata con cautela nei pazienti con insufficienza renale.
In pratica - Gli agonisti del recettore del GLP-1 sono specificamente indicati in associazione con metformina (e/o un altro farmaco orale) in alcuni contesti clinici, per esempio per i pazienti con malattia cardiovascolare aterosclerotica esistente, con emoglobina glicata molto lontana dall'obiettivo, o quando è importante perdere peso o evitare le ipoglicemie.
In queste situazioni i GLP-1 RA possono essere utilizzati anche in associazione a un'insulina basale (con o senza metformina).
I GLP-1 RA non sono considerati una terapia di prima scelta per la maggior parte dei pazienti con diabete di tipo 2, benché sia consigliata l'aggiunta precoce di questi farmaci in pazienti selezionati con malattie cardiovascolari e/o nefropatie.
I revisori della rivista Prescrire fanno notare che l’efficacia dell’aggiunta di GLP-1 RA a una terapia ipoglicemizzante non è dimostrata in pazienti con emoglobina glicata < 8,5%.
Glucagon-like peptide 1-based therapies for the treatment of type 2 diabetes mellitus
UpToDate - Topic last updated: Feb 09, 2023
Up-to-date nella terapia del diabete tipo 2: le incretine e i SGLT2 inhibitors.
Rivista SIMG - 2019;2 (26):45-51
Association of Glucagon-Like Peptide-1 Receptor Agonist Use With Risk of Gallbladder and Biliary Diseases: A Systematic Review and Meta-analysis of Randomized Clinical Trials.
JAMA Intern Med. 2022 May 1;182(5):513-519
Dipeptidyl peptidase-4 inhibitors, glucagon-like peptide 1 receptor agonists and sodium-glucose co-transporter-2 inhibitors for people with cardiovascular disease: a network meta-analysis.
Gli outcome primari erano mortalità cardiovascolare, infarto miocardico e ictus. Quelli secondari erano mortalità per tutte le cause, ricovero per scompenso cardiaco e gli effetti avversi (tra cui deterioramento della funzione renale, ipoglicemia, pancreatiti e fratture).
I risultati evidenziavano come gli inibitori della DPP-4 non riducano la mortalità o gli outcome cardiovascolari in soggetti con malattia cardiovascolare, mentre aumentano il rischio di pancreatite.
I GLP-1 RA riducevano mortalità cardiovascolare, mortalità per tutte le cause e ictus fatale e non fatale nelle persone con malattie cardiovascolari al basale.
I GLP-1 RA non riducevano gli infarti miocardici o i ricoveri per scomprenso cardiaco, rispetto al placebo.
I limiti di questa revisione sono la durata limitata dei follow-up (la metformina e i suoi esiti su diabete e rischio cardiovascolare sono studiati fin dagli anni '50) e il fatto che alcuni studi hanno interessato popolazioni in cui la metformina non era utilizzata come terapia di prima scelta.
Controindicazioni e precauzioni
L'uso dei GLP-1 RA è controindicato in pazienti con:
- Anamnesi di pancreatite. Sono stati segnalati casi di pancreatite emorragica e non emorragica e tutti i GLP-1 RA includono un'avvertenza relativa alla pancreatite. Devono essere interrotti immediatamente in caso di pancreatite e non devono essere assunti nuovamente.
- Diabete di tipo 1.
Tutti i GLP-1 RA rallentano lo svuotamento gastrico: i GLP-1 RA a lunga durata d'azione (liraglutide, dulaglutide, exenatide settimanale e semaglutide) devono essere usati con cautela nei pazienti con gastroparesi.
Liraglutide, dulaglutide, exenatide e semaglutide non devono essere utilizzate in pazienti con anamnesi personale o familiare di carcinoma midollare della tiroide o di neoplasia endocrina multipla (MEN) 2A o 2B.
Exenatide a breve durata d'azione non va usata in pazienti con clearance della creatinina <30 ml/min.
Exenatide settimanale non va usata in pazienti con una velocità di filtrazione glomerulare stimata <45 ml/min.
Dulaglutide va usata con cautela nei pazienti con insufficienza renale.
In pratica - Gli agonisti del recettore del GLP-1 sono specificamente indicati in associazione con metformina (e/o un altro farmaco orale) in alcuni contesti clinici, per esempio per i pazienti con malattia cardiovascolare aterosclerotica esistente, con emoglobina glicata molto lontana dall'obiettivo, o quando è importante perdere peso o evitare le ipoglicemie.
In queste situazioni i GLP-1 RA possono essere utilizzati anche in associazione a un'insulina basale (con o senza metformina).
I GLP-1 RA non sono considerati una terapia di prima scelta per la maggior parte dei pazienti con diabete di tipo 2, benché sia consigliata l'aggiunta precoce di questi farmaci in pazienti selezionati con malattie cardiovascolari e/o nefropatie.
I revisori della rivista Prescrire fanno notare che l’efficacia dell’aggiunta di GLP-1 RA a una terapia ipoglicemizzante non è dimostrata in pazienti con emoglobina glicata < 8,5%.
Glucagon-like peptide 1-based therapies for the treatment of type 2 diabetes mellitus
UpToDate - Topic last updated: Feb 09, 2023
Up-to-date nella terapia del diabete tipo 2: le incretine e i SGLT2 inhibitors.
Rivista SIMG - 2019;2 (26):45-51
Association of Glucagon-Like Peptide-1 Receptor Agonist Use With Risk of Gallbladder and Biliary Diseases: A Systematic Review and Meta-analysis of Randomized Clinical Trials.
JAMA Intern Med. 2022 May 1;182(5):513-519
Dipeptidyl peptidase-4 inhibitors, glucagon-like peptide 1 receptor agonists and sodium-glucose co-transporter-2 inhibitors for people with cardiovascular disease: a network meta-analysis.
Cochrane Database Syst Rev. 2021(10):CD013650
Dulaglutide and type 2 diabètes. No reduction in all-cause mortality or cardiovascular mortality
Prescrire International 2020 ; 29 (215) : 134
Gilberto Lacchia - Pubblicato 27/02/2023 - Aggiornato 27/02/2023
Dulaglutide and type 2 diabètes. No reduction in all-cause mortality or cardiovascular mortality
Prescrire International 2020 ; 29 (215) : 134
Gilberto Lacchia - Pubblicato 27/02/2023 - Aggiornato 27/02/2023


Commenti
Posta un commento