Sono pazienti complessi, a maggior rischio di malattie fisiche, che per diversi motivi non sono seguiti come le persone nella popolazione generale. [Lettura 5 min]
I pazienti affetti da schizofrenia, nonostante il miglioramento delle terapie in questi ultimi decenni, hanno ancora un eccesso di morbilità e mortalità rispetto alla popolazione generale, data la loro maggior vulnerabilità a molteplici patologie.
In medicina generale è importante il monitoraggio della salute fisica in questi pazienti, che tuttavia è spesso impegnativo, a causa delle condizioni psichiche e dell’impatto sociale della malattia.
I pazienti con schizofrenia hanno una minor aspettativa di vita rispetto alla popolazione generale.
Da una metanalisi su 13 studi pubblicati in tutto il mondo (7 in Europa), l’aspettativa di vita in questi pazienti era in media di 14,5 anni in meno rispetto alla popolazione generale, con una riduzione maggiore negli uomini (~16 anni in meno) rispetto alle donne (~13 anni in meno).
La riduzione dell’aspettativa di vita dipende più che altro da malattie fisiche (cardiovascolari, respiratorie e neoplasie) rispetto a cause in rapporto alla malattia psichica (suicidio, incidenti).
Questa predisposizione dipende da due fattori:
- maggior prevalenza dei fattori di rischio (ipertensione, fumo, iperglicemia, inattività fisica, obesità e dislipidemie)
- uso di antipsicotici che predispone alla sindrome metabolica (una metanalisi italiana ha documentato il maggior aumento di peso con olanzapina e risperidone; il maggior aumento di BMI con olanzapina; il maggior aumento del colesterolo totale con paliperidone e il maggior aumento di pressione arteriosa con quetiapina a rilascio modificato).
In uno studio su un registro nazionale danese, sono state confrontate le persone con diagnosi di schizofrenia con controlli corrispondenti per età e sesso senza diagnosi di schizofrenia.
I pazienti con schizofrenia presentavano un rischio maggiore di disturbi circolatori, endocrini, gastrointestinali, ematologici, polmonari e urogenitali (hazard ratio compresi tra 1,2 e 1,7).
In altri studi, la schizofrenia risultava fortemente associata con una maggior prevalenza di malattie cardiovascolari, dislipidemia, demenza e diabete di tipo 2 rispetto alla popolazione generale.
Sebbene una parte del rischio di diabete sia attribuibile ai farmaci, l'aumento della prevalenza di diabete e insulino-resistenza è precedente alla terapia con antipsicotici e può anche causato da fattori genetici e di stile di vita.
Da alcune statistiche, circa due terzi dei pazienti con malattie psicotiche fumano.
Lo screening del fumo e la proposta di un trattamento sono opportune durante i contatti in un contesto di medicina generale.
La terapia di disassuefazione è tuttavia più complessa, rispetto ai soggetti della popolazione generale:
- smettere di fumare nei pazienti in terapia con clozapina o con olanzapina richiede un aggiustamento posologico dell’antipsicotico in quanto il fumo di sigaretta aumenta il loro metabolismo;
- la vareniclina può avere effetti avversi psichiatrici e non è indicata in questi pazienti.
Diversi fattori contribuiscono allo sviluppo dell'obesità nelle persone con schizofrenia, tra cui:
- sintomi negativi (amotivazione, riduzione della cura di sé)
- effetti avversi degli antipsicotici
- stile di vita sedentario
- scelte alimentari inadeguate
Sono pazienti con una bassa consapevolezza di malattia, ma una miglior gestione glicemica può migliorare significativamente la prognosi.
Alcuni antipsicotici (soprattutto olanzapina e clozapina) sono stati associati a insulino-resistenza e all’alterazione del metabolismo glicidico.
In questo gruppo di pazienti è alta la prevalenza di ipertensione e dislipidemia, con bassa consapevolezza di malattia.
Un’ulteriore difficoltà nella riduzione del rischio cardiovascolare in questi pazienti è la minore compliance alle misure di stile di vita e alle terapie farmacologiche.
Secondo alcune statistiche, solo la metà delle persone con schizofrenia e ipertensione o dislipidemia nota riceve un trattamento per queste condizioni.
Apnea ostruttiva del sonno (OSAS): è una comorbilità significativa e poco diagnosticata nelle persone con schizofrenia che sono a maggior rischio.
I sintomi dell'OSAS possono essere erroneamente interpretati come sintomi negativi della schizofrenia o effetti avversi degli antipsicotici.
Iperprolattinemia - È un effetto avverso ben noto di alcuni antipsicotici (p.es. risperidone, paliperidone, amisulpiride).
Il 40% circa di chi assume antipsicotici ha una iperprolattinemia, le donne in proporzione maggiore rispetto agli uomini.
L'iperprolattinemia indotta dagli antipsicotici può manifestarsi con galattorrea, disfunzioni sessuali, osteoporosi e amenorrea.
Osteoporosi - La riduzione della massa ossea è significativamente associata alla schizofrenia e all'iperprolattinemia indotta dagli antipsicotici.
Sono raccomandate strategie preventive per ridurre il rischio di fratture.
MONITORAGGIO
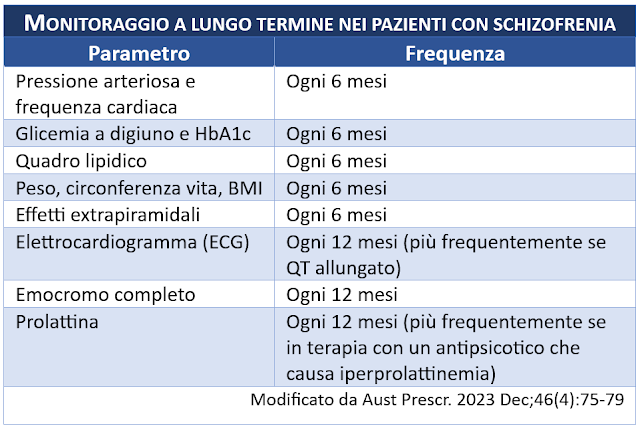
In medicina generale il monitoraggio della salute fisica in questo impegnativo sottogruppo di assistiti può comprendere:
Alcune strategie preventive di base per le comorbidità comuni in persone con schizofrenia sono elencate in tabella.
I sintomi dell'OSAS possono essere erroneamente interpretati come sintomi negativi della schizofrenia o effetti avversi degli antipsicotici.
Iperprolattinemia - È un effetto avverso ben noto di alcuni antipsicotici (p.es. risperidone, paliperidone, amisulpiride).
Il 40% circa di chi assume antipsicotici ha una iperprolattinemia, le donne in proporzione maggiore rispetto agli uomini.
L'iperprolattinemia indotta dagli antipsicotici può manifestarsi con galattorrea, disfunzioni sessuali, osteoporosi e amenorrea.
Osteoporosi - La riduzione della massa ossea è significativamente associata alla schizofrenia e all'iperprolattinemia indotta dagli antipsicotici.
Sono raccomandate strategie preventive per ridurre il rischio di fratture.
MONITORAGGIO
In medicina generale il monitoraggio della salute fisica in questo impegnativo sottogruppo di assistiti può comprendere:
- identificare i fattori di rischio legati allo stile di vita (p.es. fumo) e spiegare al paziente le opzioni di gestione appropriate
- dare ai pazienti la possibilità di monitorare la propria salute fisica
- fornire ai pazienti un registro dei risultati degli accertamenti
- programmare appuntamenti di controllo (p.es. ogni 6-12 mesi).
Alcune strategie preventive di base per le comorbidità comuni in persone con schizofrenia sono elencate in tabella.
Physical health monitoring for people with schizophrenia.
Aust Prescr. 2023 Dec;46(4):75-79
Second-Generation Antipsychotic Drugs for Patients with Schizophrenia: Systematic Literature Review and Meta-analysis of Metabolic and Cardiovascular Side Effects.
Clin Drug Investig. 2021 Apr;41(4):303-319
Association between Mental Disorders and Subsequent Medical Conditions.
N Engl J Med. 2020 Apr 30;382(18):1721-1731
Years of potential life lost and life expectancy in schizophrenia: a systematic review and meta-analysis.
Lancet Psychiatry. 2017 Apr;4(4):295-301
Diabetes and Schizophrenia.
Curr Diab Rep. 2016 Feb;16(2):16
N Engl J Med. 2020 Apr 30;382(18):1721-1731
Years of potential life lost and life expectancy in schizophrenia: a systematic review and meta-analysis.
Lancet Psychiatry. 2017 Apr;4(4):295-301
Diabetes and Schizophrenia.
Curr Diab Rep. 2016 Feb;16(2):16
Gilberto Lacchia - Pubblicato 21/02/2024 - Aggiornato 21/02/2024



Commenti
Posta un commento