È una grave dermatosi bollosa che può essere indotta da farmaci. L'aumento dell'uso delle gliptine negli ultimi quindici anni è una delle cause dell'aumento del pemfigoide bolloso in tutto il mondo. [Lettura 5 min]
Il pemfigoide bolloso (PB) è la più comune dermatosi bollosa autoimmune e colpisce principalmente i soggetti anziani.
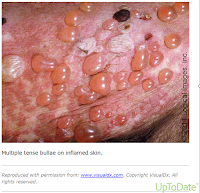
Le caratteristiche cliniche tipiche sono vescicole e bolle estese, spesso precedute e/o associate a lesioni pruritiche orticarioidi o eczematose.
La malattia inizia con una fase prodromica che dura settimane o addirittura mesi, costituita da lesioni che assomigliano a eczemi pruriginose, orticaria o papule.
Segue la comparsa di bolle di diametro tipico da 1 a 3 cm su una base eritematosa e orticarioide o non infiammatoria, a volte numerose, che coprono un'area molto ampia. Il prurito è comune e spesso intenso. Le mucose sono raramente interessate.
La rottura delle bolle dà luogo a un'erosione umida e poi a una crosta che non lascia cicatrice.
L'incidenza annuale del PB in Europa varia da 2,5 a 42,8 per milione di abitanti, con un'evidente tendenza all'aumento rilevata negli ultimi anni in tutti gli studi.
La tendenza all'aumento segnalata in Europa è stata osservata anche in altre parti del mondo: l'incidenza di 7,6 casi/milione/anno segnalata in Israele nel periodo 2000-2005, è aumentata a 14,4 casi tra il 2011-2015, e si stima che a livello globale, negli ultimi due decenni si sia verificato un aumento complessivo dell'incidenza del PB da 1,9 a 4,3 volte.
Questa maggiore incidenza può essere attribuita all'invecchiamento della popolazione, al miglioramento della diagnosi e ai casi indotti da farmaci.
Attualmente più di 90 principi attivi sono stati associati allo sviluppo di PB da farmaci, appartenenti a numerose classi: antinfiammatori, diuretici, cardiovascolari (antipertensivi, antiaritmici, anticoagulanti e statine), antibiotici, antidiabetici, antireumatici, neurolettici, vaccini e farmaci biologici (tabella).
Le prime osservazioni sull'associazione gliptine-PB risalgono al 2011, con segnalazioni di casi di PB verificatisi in diabetici che assumevano una gliptina (per lo più vildagliptin) associata a metformina.
Da allora, questa associazione è stata costantemente segnalata attraverso case report, piccole casistiche, studi osservazionali e analisi di database di farmacovigilanza.
Una metanalisi ha dimostrato che l'esposizione a un DPP4i è associata a un rischio 3 volte maggiore di sviluppare un PB (OR 3,16).
Uno studio su un registro nazionale finlandese ha segnalato un aumento del rischio di PB di 10 volte con l'uso di vildagliptin.
Tra le gliptine in commercio in Italia, nel database di farmacovigilanza dell’OMS sono segnalati i seguenti casi di pemfigoide bolloso (al 23/02/2024):
La necessità di un'immediata sospensione della gliptina è unanime. Nella stragrande maggioranza dei pazienti, la remissione clinica si ottiene entro 4 mesi con la sospensione definitiva del farmaco, seguita da steroidi topici ad alta potenza (clobetasolo 0,05%) o in associazione a basse dosi di steroidi sistemici (prednisone 0,5 mg/kg/d).
Le schede tecniche di sitagliptin, linagliptin, alogliptin e saxagliptin hanno un breve paragrafo che informa della possibilità di PB durante il trattamento e avverte che il farmaco va sospeso se si sospetta un pemfigoide bolloso.
La scheda tecnica del vildagliptin, il farmaco che comporta il maggior rischio, sorprendentemente cita soltanto l'effetto avverso nella consueta tabella, con frequenza "non nota".
Il meccanismo con cui si verifica questo effetto collaterale non è stato stabilito.
I redattori della rivista Prescrire osservavano, già dieci anni fa, che questo grave effetto avverso è un motivo in più per evitare di esporre i diabetici alle gliptine, che non hanno efficacia dimostrata in termini di prevenzione delle complicanze del diabete.
Il parere non è cambiato negli anni: le gliptine sono tuttora inserite nella lista dei farmaci che Prescrire consiglia di non utilizzare.
Dipeptidyl-peptidase IV inhibitor-associated bullous pemphigoid: A systematic review and meta-analysis.
J Am Acad Dermatol. 2021 Aug;85(2):501-503
Bullous pemphigoid in diabetic patients treated by gliptins: the other side of the coin.
J Transl Med. 2021 Dec 20;19(1):520
A Systematic Review of Drug-Induced Pemphigoid.
Acta Derm Venereol. 2020 Aug 17;100(15):adv00224
Vildagliptin Significantly Increases the Risk of Bullous Pemphigoid: A Finnish Nationwide Registry Study.
J Invest Dermatol. 2018 Jul;138(7):1659-1661
Association of Bullous Pemphigoid With Dipeptidyl-Peptidase 4 Inhibitors in Patients With Diabetes: Estimating the Risk of the New Agents and Characterizing the Patients.
JAMA Dermatol. 2018 Oct 1;154(10):1152-1158
Gliptins: bullous pemphigoid.
Prescrire Int. 2015 Mar;24(158):70
Il pemfigoide bolloso (PB) è la più comune dermatosi bollosa autoimmune e colpisce principalmente i soggetti anziani.
Le caratteristiche cliniche tipiche sono vescicole e bolle estese, spesso precedute e/o associate a lesioni pruritiche orticarioidi o eczematose.
La malattia inizia con una fase prodromica che dura settimane o addirittura mesi, costituita da lesioni che assomigliano a eczemi pruriginose, orticaria o papule.
Segue la comparsa di bolle di diametro tipico da 1 a 3 cm su una base eritematosa e orticarioide o non infiammatoria, a volte numerose, che coprono un'area molto ampia. Il prurito è comune e spesso intenso. Le mucose sono raramente interessate.
La rottura delle bolle dà luogo a un'erosione umida e poi a una crosta che non lascia cicatrice.
L'incidenza annuale del PB in Europa varia da 2,5 a 42,8 per milione di abitanti, con un'evidente tendenza all'aumento rilevata negli ultimi anni in tutti gli studi.
La tendenza all'aumento segnalata in Europa è stata osservata anche in altre parti del mondo: l'incidenza di 7,6 casi/milione/anno segnalata in Israele nel periodo 2000-2005, è aumentata a 14,4 casi tra il 2011-2015, e si stima che a livello globale, negli ultimi due decenni si sia verificato un aumento complessivo dell'incidenza del PB da 1,9 a 4,3 volte.
Questa maggiore incidenza può essere attribuita all'invecchiamento della popolazione, al miglioramento della diagnosi e ai casi indotti da farmaci.
Attualmente più di 90 principi attivi sono stati associati allo sviluppo di PB da farmaci, appartenenti a numerose classi: antinfiammatori, diuretici, cardiovascolari (antipertensivi, antiaritmici, anticoagulanti e statine), antibiotici, antidiabetici, antireumatici, neurolettici, vaccini e farmaci biologici (tabella).
Le prime osservazioni sull'associazione gliptine-PB risalgono al 2011, con segnalazioni di casi di PB verificatisi in diabetici che assumevano una gliptina (per lo più vildagliptin) associata a metformina.
Da allora, questa associazione è stata costantemente segnalata attraverso case report, piccole casistiche, studi osservazionali e analisi di database di farmacovigilanza.
Una metanalisi ha dimostrato che l'esposizione a un DPP4i è associata a un rischio 3 volte maggiore di sviluppare un PB (OR 3,16).
La latenza tra l'inizio del trattamento con DPP4i e l'insorgenza dei sintomi di PB varia ampiamente tra gli studi.
Dagli studi pubblicati l'intervallo varia da 8 giorni a 6,5 anni. Il tempo mediano di insorgenza è di 9 mesi.
Uno studio caso-controllo, progettato per valutare il rischio di pemfigoide bolloso in base alla durata dell'esposizione al farmaco, ha mostrato che questo rischio è maggiore da 1 a 2 anni dopo l'inizio del trattamento con un inibitore della DPP4, sebbene rimanga statisticamente significativo fino a 6 anni dopo l'inizio del trattamento.
Tutti i DPP4i sono stati associati al PB, suggerendo un effetto di classe, ma nella maggior parte degli studi vildagliptin ha mostrato l'associazione più forte, seguito da linagliptin.
Uno studio caso-controllo, progettato per valutare il rischio di pemfigoide bolloso in base alla durata dell'esposizione al farmaco, ha mostrato che questo rischio è maggiore da 1 a 2 anni dopo l'inizio del trattamento con un inibitore della DPP4, sebbene rimanga statisticamente significativo fino a 6 anni dopo l'inizio del trattamento.
Tutti i DPP4i sono stati associati al PB, suggerendo un effetto di classe, ma nella maggior parte degli studi vildagliptin ha mostrato l'associazione più forte, seguito da linagliptin.
Uno studio su un registro nazionale finlandese ha segnalato un aumento del rischio di PB di 10 volte con l'uso di vildagliptin.
Tra le gliptine in commercio in Italia, nel database di farmacovigilanza dell’OMS sono segnalati i seguenti casi di pemfigoide bolloso (al 23/02/2024):
- sitagliptin (Januvia°) 382 (1,11% di tutti gli effetti avversi segnalati)
- vildagliptin (Galvus°) 751 (7,3%)
- saxagliptin (Onglyza°) 28 (0,5%)
- alogliptin (Vipidia°) 62 (2,9%)
- linagliptin (Trajenta°) 502 (4,7%)
La necessità di un'immediata sospensione della gliptina è unanime. Nella stragrande maggioranza dei pazienti, la remissione clinica si ottiene entro 4 mesi con la sospensione definitiva del farmaco, seguita da steroidi topici ad alta potenza (clobetasolo 0,05%) o in associazione a basse dosi di steroidi sistemici (prednisone 0,5 mg/kg/d).
Le schede tecniche di sitagliptin, linagliptin, alogliptin e saxagliptin hanno un breve paragrafo che informa della possibilità di PB durante il trattamento e avverte che il farmaco va sospeso se si sospetta un pemfigoide bolloso.
La scheda tecnica del vildagliptin, il farmaco che comporta il maggior rischio, sorprendentemente cita soltanto l'effetto avverso nella consueta tabella, con frequenza "non nota".
Il meccanismo con cui si verifica questo effetto collaterale non è stato stabilito.
È noto, però, che la DPP-4, inibita dalle gliptine, è simile alla proteina CD26 presente sulla superficie dei linfociti, di cui modula la funzione. Le gliptine, inoltre, espongono i pazienti a infezioni (effetto immunosoppressivo) e a gravi reazioni di ipersensibilità, tra cui sindrome di Stevens-Johnson.
In pratica - Quando viene diagnosticato un PB in diabetici che assumono un DPPi, il farmaco va immediatamente sospeso.
In pratica - Quando viene diagnosticato un PB in diabetici che assumono un DPPi, il farmaco va immediatamente sospeso.
I redattori della rivista Prescrire osservavano, già dieci anni fa, che questo grave effetto avverso è un motivo in più per evitare di esporre i diabetici alle gliptine, che non hanno efficacia dimostrata in termini di prevenzione delle complicanze del diabete.
Il parere non è cambiato negli anni: le gliptine sono tuttora inserite nella lista dei farmaci che Prescrire consiglia di non utilizzare.
Dipeptidyl-peptidase IV inhibitor-associated bullous pemphigoid: A systematic review and meta-analysis.
J Am Acad Dermatol. 2021 Aug;85(2):501-503
Bullous pemphigoid in diabetic patients treated by gliptins: the other side of the coin.
J Transl Med. 2021 Dec 20;19(1):520
A Systematic Review of Drug-Induced Pemphigoid.
Acta Derm Venereol. 2020 Aug 17;100(15):adv00224
Vildagliptin Significantly Increases the Risk of Bullous Pemphigoid: A Finnish Nationwide Registry Study.
J Invest Dermatol. 2018 Jul;138(7):1659-1661
Association of Bullous Pemphigoid With Dipeptidyl-Peptidase 4 Inhibitors in Patients With Diabetes: Estimating the Risk of the New Agents and Characterizing the Patients.
JAMA Dermatol. 2018 Oct 1;154(10):1152-1158
Gliptins: bullous pemphigoid.
Prescrire Int. 2015 Mar;24(158):70


Commenti
Posta un commento